1. 임신과 면역
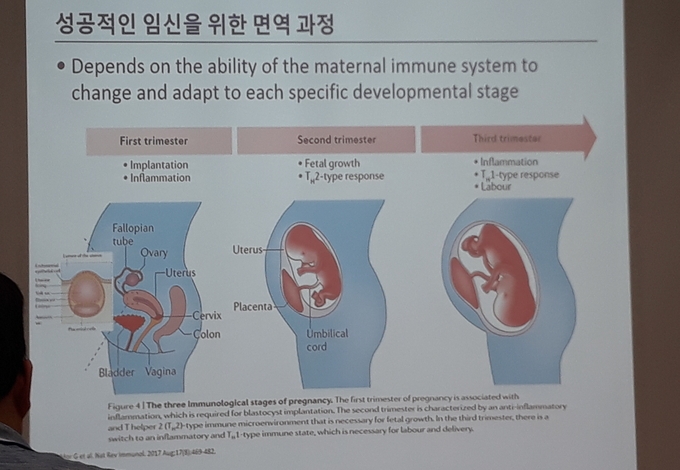
임신 시 면역 변화
· 면역매개질환을 가진 여성은 임신•수유기에 질병 악화와 태아, 신생아 합병증을 경험할 수 있다
· 임신 시 호르몬 변화는 태아-태반 조직에 의해 조절되며 모체와 태아의 상호작용에 따라 달라진다
· 고농도 에스트로겐은 Th1 사이토카인은 억제하고, Th2 매개면역반응과 항체 생성은 촉진한다
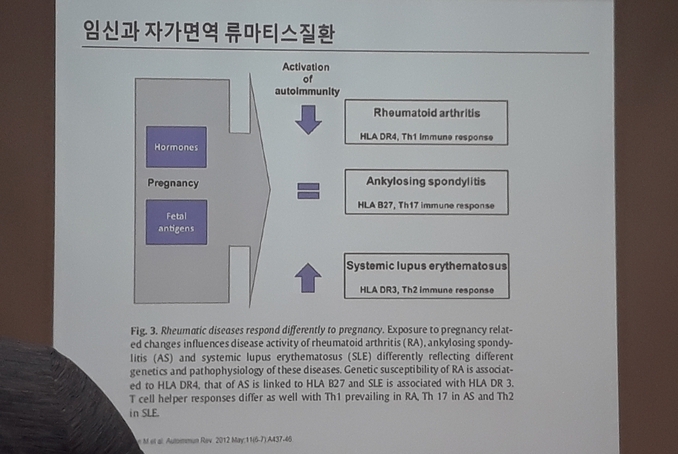
· 임신 중 류마티스관절염과 같은 Th1 매개 질환은 호전되는 경향이 있고, 전신홍반루푸스와 같은 Th2 매개 질환은 악화되는 경향이 있다
신중한 관리를 통해 면역 매개 염증 질환을 가진 여성은 성공적인 임신을 할 수 있다
· 임신 관련 문제는 남성 여성 모두에서 고려되어야 한다
· 임신 또는 태아와 관련된 위험 요인을 분석하고 적절한 카운셀링과 경험이 풍부한 치료와 관리가 행해져야 한다
좋지 않은 경과
· 질병의 심각성이 높거나 질병 활성도가 높으면 임신 결과가 나빠진다
· 임신 중 질병이 잘 조절되지 않거나 재발하면 저체중아 혹은 조산아 출생의 가능성이 있다
· 불임 또는 임신 중독은 면역학적 기전과 관련이 있을 수 있다
성공적인 임신을 하려면
· 임신과 질병 활성도를 모니터링하기 위한 다학제적 접근이 필요하다
· 장기간 관해기를 유지 중이거나 질병 활성도가 낮을 때 임신을 계획해야 한다
· 임신을 원하는 환자는 엄격한 질병 조절이 필요하다
임신 중에 생물학적제제를 사용한 여성의 비율 증가
· 2001년 5.1% -> 2012년 16.6%
IgG(면역글로불린G)의 태반 통과
· 태아의 면역은 모체-태아 순환을 통해 IgG와 같은 항체가 이동됨으로써 획득된다
· IgGs 의 태반 통과
· IgG는 임신 1기에는 태반을 통과하지 않는다
· 13주 이후부터 태아의 IgG가 선형 증가를 보이며, 32주 이후에는 상당히 증가한다
2. 류마티스관절염 환자의 임신
2-1. 임신에 대한 류마티스관절염의 영향
임신과 류마티스관절염
· 류마티스관절염 환자의 임신 경과와 결과는 대체적으로 양호하다
· 다만, 높은 질병활성도를 나타내는 환자에서는 생식력이 약간 감소하며, 조산과 태아 저체중 위험성이 증가한다
· 정상 집단에 비해 류마티스관절염에서 자연유산, 조산, 부당 경량아(small for gestational age, 임신 기간에 비해 작게 태어난 저체중아)와 같은 산과적 문제들이 더 증가하지는 않는 것으로 보인다
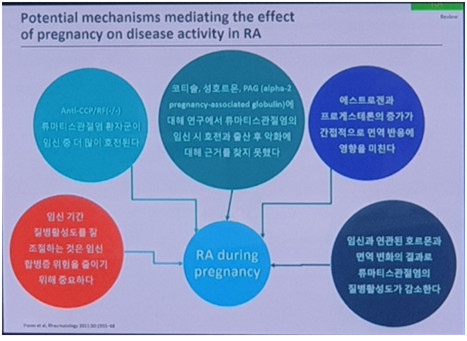
질병 활성도와 임신 경과
· 임신 초기의 류마티스질병 활성도는 조산과 태아 저성장을 예측하는 요인이다
· 440명의 류마티스관절염 환자에서, HAQ-DI 1 unit 증가시 조산에 대한 상대 위험도(adjusted relative risk, aRR)는 58% 증가했다 (aRR 1.58, 95% CI 1.17–2.15)
· HAQ-DI >0.5 인 환자들에서, 부당 경량아에 대한 상대 위험도는 1.81 (95% CI 1.01–3.33)이었다
· 임신 기간 질병활성도를 잘 조절하는 것은 임신 합병증 위험을 줄이기 위해 중요하다
· 잠재적 위험성에 비해 이익이 더 높을 때, 임신 초기에 TNF-알파 억제제를 지속하는 것이 고려되어야 한다
· 데이터가 제한적인 다른 생물학적제제들은 임신 전에 중단되어야 한다
2-2. 류마티스관절염에 대한 임신의 영향
임신과 류마티스관절염
· 류마티스관절염의 발병과 질병 경과에 대한 임신의 영향은 아직 논쟁 중이다
· 임신은 류마티스관절염의 발병 위험도를 줄이는 것으로 보인다
· 임신 경험이 있는 여성은 류마티스관절염 발병 위험도가 2배 정도 낮아지며, 발병하더라도 더 양호한 경과를 보인다
· 여러 번의 임신을 경험한 여성은 류마티스관절염의 장기간 결과 시 더 적은 골미란과 더 양호한 기능을 보인다
· 류마티스관절염 환자는 임신 시 관절 침범이 호전되는 경향을 보인다
· 호전은 대개 임신 1기에 시작되며 임신 기간 내내 지속된다
· 관절염의 호전은 임신 기간 중 Th2 사이토카인의 증가와 Th1 사이토카인의 감소와 연관이 있는 것으로 생각된다
· 많은 연구에서 류마티스관절염 환자의 약 2/3에서 임신 시 질병 활성도의 자연적인 호전과 출산 후 악화됨을 보고하였다.
출산후 류마티스관절염
· 출산후 류마티스관절염의 재발은 모유수유를 하는 여성에서 프로락틴의 증가와 관련이 있다; 프로락틴은 염증 증가 효과를 가지고 있다
· 모유 수유를 처음 하는 여성에서 산후 6개월 째 류마티스관절염 질병 활성도의 증가가 관찰되었다
· 출산 후 1년간 류마티스관절염 발병 위험이 증가한다
· 출산 후 2년에서 5년까지는 출산이 류마티스관절염 발병 위험도를 낮춘다
· 위험도는 5년 이후에 다시 증가한다
2-3. 류마티스관절염 환자의 임신 시 생물학적 제제의 사용
TNF-알파 억제제로 치료받은 만성 류마티스 질환 환자의 임신 경과
· 임신 중 항 TNF-알파 억제제로 치료받은 류마티스질환 환자의 자료는 제한적이다
· 병용투여약물(메토트렉세이트, 레플루노마이드)이 기형 발생에 영향을 미쳤을 수 있다.
휴미라로 치료 받은 만성 류마티스 질환 환자의 임신 경과
· OTIS Registry의 158명의 환자 데이터를 분석
· 휴미라에 노출된 환자, 노출되지 않은 류마티스관절염 또는 크론병 환자와 건강한 여성에서 주요 선천성 결손의 상대 위험도와 빈도는 차이가 없었다
3. 강직척추염 환자의 임신
임신과 강직척추염
· 류마티스관절염과는 달리, 강직척추염은 임신 중 증상이 호전되지 않으며, 대부분의 환자에서 질병활성도는 변화하지 않는다
· 전형적인 패턴은 임신 1기-2기에 활동성을 보이며, 때때로 임신 약 20주 전후에 재발(flare)을 동반하기도 한다.
· 임신 3기에 질병활성도가 감소하나, 증상의 완전한 호전은 관찰되지 않는다
· 강직척추염의 임신에 대한 데이터는 제한적이다
· 2개의 전향적 연구에서 62명의 강직척추염 환자의 임신 중과 출산 후 임상적 그리고 실험실적 결과를 분석하였다.
· Swedish National Patient Register 와 Medical Birth Register에 등록된 388명의 강직척추염 환자와 1,082명의 비교군을 분석한 결과, 강직척추염 여성에서 보다 많은 조산(9.0% vs 4.9%) 과 부당경량아(3.1% vs 1.5%)가 관찰되었다
강직척추염 질병 활성도에 대한 임신의 영향
· 2010년 2월-4월, 110명의 강직척추염 환자와 150명의 비교군에게 설문조사를 하였다
· Roland-Morris questionnaires로 등 통증으로 인한 증상의 심각도와 기능적 손상을 평가하였다
· 강직척추염 여성 환자 19명 (35 임신), 비교군 33명 (77 임신)을 비교
· 강직척추염 환자의 51%에서 특히 임신 1기에, 경직보다는 통증면에서 호전을 보였다
· 양군에서 모두 통증은 임신 후기에 악화되었다 (이차적 생체 역학 하중 때문으로 보임)
· 강직척추염 환자에서 출산 후 통증 score는 대부분 출산 전 정도로 회복되었다
· 강직척추염에서 임신은 질병활성도를 악화시키지 않는 것으로 관찰되었다
4. TNF-알파 억제제와 수유
이론적인 우려&모유 및 유아 혈청의 약물 수준 측정 및 사례보고
항 TNF-알파 억제제 | 태아에 대한 이론적 위험성은 낮다 고분자량 단백질의 모유로의 확산율은 낮다 : 모유 중 IgA가 가장 많다 – TNF 억제제는 IgG이다 약물이 소화기관 내에서 분해되어 신생아에게 최소한으로 흡수될 것으로 예상된다 HUMIRA, REMICADE, ENBREL 모두 모유로는 소량만 배출됨이 밝혀졌다 SIMPONI 관련 데이터는 없다. 환자는 신생아에게 발생할 수 있는 부작용을 모니터링 할 필요가 있다 |
ORENCIA, ROACTEMRA, STELARA or ENTYVIO | 관련 데이터는 없다. 수유 시 중단이 권고된다 |
XELJANZ or OTEZLA | 수유 시 중단이 권고된다 |
5. 생물학적제제를 사용하는 환자들에서 임신 시 가이드라인
환자가 부계일 경우
· 중단 - 시클로포스파마이드(12 주전), 탈리도마이드 (4 주전)
· 계속 사용하거나 사용을 고려- 하이드록시클로로퀸, 콜히친, 아자티오프린, TNF-알파 억제제, 설파살라진, 메토트렉세이트, 레플루노미드, 마이코페놀레이트, 사이클로스포린, 타크로리무스, 아나킨라, 리툭시맙
· 설파살라진 투약 중에 임신에 어려움이 있는 경우 – 정액 분석을 고려
· 추천하지 않음 – 남아있는 TNF-알파 억제제가 아닌 생물학적제제, 데이터가 없는 저분자 약제
환자가 모계일 경우
· 중단 - 시클로포스파마미드, 탈리도마이드, 마이코페놀레이트, 메토트렉세이트, 레플루노마이드
· 비스테로이드성 소염진통제(NSAIDs) - 임신 중 언제 사용하는가에 따라 안전성이 달라진다. 임신 중 마지막 3분기(임신 29주 이후)에 들어서면 중단해야 한다.
· 사용 가능 – 하이드록시클로로퀸, 설파살라진, 아자티오프린, 콜히친
· 전후에 지속 사용 고려 - 사이클로스포린, 타크로리무스, TNF-알파 억제제
비플루오르화 스테로이드 치료 중인 여성일 경우
· 필요할 경우 저용량 스테로이드 지속
· 임신 중에 스테로이드 용량 증량(> 20mg / 일)이 필요할 경우 호환되는 스테로이드제 2가지를 사용하는 것이 좋다
· 만성 스테로이드 치료를 받는 경우
· 자연분만 시에는 일반적으로 스트레스 용량의 스테로이드 투여를 권장하지 않는다
· 제왕절개 시에는 분만 시에 스트레스 용량의 스테로이드 투여를 고려할 수 있다
수유 시 약제 사용
· 사용 가능 - 하이드록시클로로퀸, TNF-알파 억제제, 리툭시맙, 비플루오르화 스테로이드(스테로이드를 20mg 이상 복용할 경우, 투약 4시간 이후 수유)
· 조심해서 사용 - 아자티오프린, 설파살라진, 사이클로스포린, 타그로리무스, 콜히친, 비스테로이드성 소염진통제, TNF-알파 억제제가 아닌 생물학적제제
· 중단 필요 – 시클로포스파마미드, 탈리도마이드, 마이코페놀레이트, 메토트렉세이트
· 추천하지 않음 – 저분자 신약, 데이터 없음(저분자 약은 모유로 전달될 가능성)
휴미라의 임신•수유 관련 허가사항 내의 휴미라 안전성 정보 변경(2019/7/5 식약처)
· 임부 - 임신기간 동안 이 약은 태아에 대한 잠재적 유익성이 잠재적 위험성을 상회하는 경우에만 임부에게 투여해야 한다.
· 수유부 - 출판된 문헌의 제한된 정보에서 모유로 분비되는 아달리무맙의 농도는 매우 낮으며, 인간의 모유 내 아달리무맙 농도는 모체 혈청 수치의 0.1%에서 1% 정도이다. 경구로 섭취한 면역글로불린 G 단백질은 장내에서 단백질 분해되고 생체이용률이 낮으므로, 모유수유하는 소아에 대한 아달리무맙의 전신 영향 가능성은 거의 없을 것이다. 모유수유의 발달 및 건강상 이익은 아달리무맙에 대한 수유부의 임상적 필요성과 아달리무맙 또는 수유부의 기존 상태로 인한 소아에 대한 잠재적인 유해성과 함께 고려해야 한다
SUMMARY
· 류마티스질환을 가진 환자의 임신∙ 수유 시 약물 투여는 유익과 위험을 평가하여 결정합니다.
· 임신 기간 동안 류마티스관절염의 질병활성도를 잘 조절하는 것은 임신 합병증 위험을 줄이기 위해 중요하기 때문에 잠재적 위험에 비해 이익이 더 높을 때, 임신 초기에 TNF-알파 억제제를 지속해서 사용하는 것이 고려되어야 합니다.
· HUMIRA는 임신∙수유 시 잠재적 유익이 잠재적 위험을 상회하는 경우에 투여 가능합니다.
· HUMIRA에 노출된 환자군, 노출되지 않은 류마티스관절염 환자군과 건강한 여성군에서 주요 선천성 결손의 상대위험도와 빈도는 차이가 없었습니다.